代谢相关脂肪性肝病(metabolic-associated fatty liver disease,MAFLD)是全球较常见的慢性肝脏疾病,影响着全球约25%的人口,其中肥胖患者患MAFLD的占比高达80%。随着肥胖和2型糖尿病(type2 diabetes mellitus,T2DM)的流行,我国MAFLD患病率和发病率逐年增高。MAFLD与代谢综合征和T2DM互为因果,共同促进动脉硬化性心血管疾病、慢性肾脏病、肝脏失代偿以及肝细胞癌等恶性肿瘤的发病,已成为我国日益严峻的公共卫生问题。尽管《代谢相关(非酒精性)脂肪性肝病防治指南(2024年版)》明确将运动治疗纳入核心干预措施,但临床实践中运动处方的制定率仍较低,反映指南落地与执行的不足。目前尚未有监管机构批准的有效治疗药物或根治方法,通过饮食调整和增加身体活动来改善生活方式仍是治疗MAFLD的核心基础。近年来,MAFLD的研究热点多集中在治疗药物研发上,常忽视身体活动对该病的积极影响。最近,美国运动医学会(ACSM)和澳大利亚运动与体育科学学会(ESSA)分别发布了关于MAFLD患者运动干预指导建议的专家共识:《ACSM国际多学科圆桌会议关于体育活动和非酒精性脂肪肝的报告》(以下简称ACSM共识)和《运动在成人代谢相关脂肪性肝病(MAFLD)管理中的作用:ESSA的立场声明》(以下简称ESSA共识)。本文对上述两部专家共识进行综合解读,并结合中国的实际情况,提出适合国人的解读建议。
1 MAFLD患者运动指南解读的必要性
改变饮食和增加体力活动的生活方式调整仍是MAFLD治疗的基础。先前国际权威学术团体已陆续发布针对MAFLD患者的初步临床实践指南,强调了健康的生活方式和身体活动的重要性,尤其是锻炼(定义为有计划、结构化和重复的身体活动类型,其目标是改善或维持身体健康)的重要性。然而,这些指南仅基于专家意见,提出运动作为减重的工具,未有循证医学指导下的详细的运动建议。本次新发布的ACSM共识和ESSA共识主要基于国际多学科专家意见,以及大量新的循证医学证据,支持身体活动作为预防或改善MAFLD的手段,并针对MAFLD患者制定详细的运动方案。
近年来,我国肥胖、T2DM问题日益严峻。基于对国民健康状况的长远考量,2025年,国家卫生健康委员会联合教育部、体育总局等16个部门启动“体重管理年”的健康促进活动,从国家政策层面倡导健康生活方式,积极运动。由于我国运动医学发展起步较晚,与国际尚有一定差距,目前尚缺乏高质量的MAFLD运动指南或专家共识;外加基层医疗资源有限(基层医疗机构普遍缺乏FibroScan等肝纤维化检测设备)、医师对MAFLD运动管理的知识掌握不足及运动处方制定能力有限、患者依从性差等因素,临床更侧重MAFLD相关代谢性疾病的药物治疗,未将运动处方纳入治疗体系。因此在临床实践中,对于MAFLD运动方案咨询和制定运动处方的比率仍然很低。此外,多数MAFLD患者无规律运动习惯,也缺乏生活方式改变和运动促进健康的意识,进而逐步进展至重度MAFLD,增加罹患终末期肝病的风险。传统观念认为运动仅是一种辅助康复手段,可能削弱其在临床路径中的优先级,例如,医师更倾向于开具药物处方而非耗时的运动指导,而患者对运动干预的长期效益缺乏理解,导致依从性低。实际上,运动作为一种非药物治疗方式,不仅对个人健康具有潜在长期益处,而且可极大减轻社会医疗负担,应在慢性病的治疗和预防中占有举足轻重的地位。因此对MAFLD运动指南进行解读很有必要,对于临床医师观念的转变及国民健康素养的提高有重要意义。
2 MAFLD概述
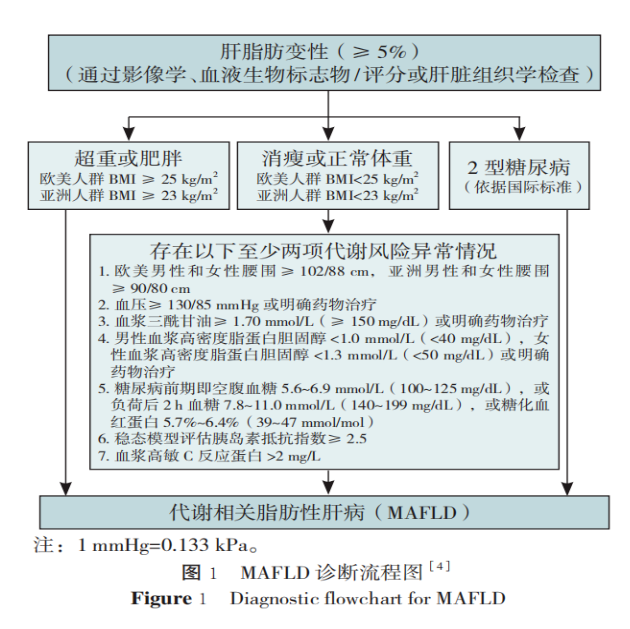
MAFLD定义为遗传易感个体由于营养过剩和胰岛素抵抗引起的慢性代谢应激性肝病,主要诊断依据是在代谢功能障碍(超重/肥胖或T2DM)或存在代谢异常风险的情况下存在肝脂肪变性(肝脏内脂肪变性≥5%),同时需排除其他慢性肝病及过量饮酒等其他肝损伤因素(图1)。MAFLD先前被称为“非酒精性脂肪性肝病(non-alcoholic fatty liver disease, NAFLD)”,鉴于该病与代谢紊乱(如肥胖、胰岛素抵抗、血脂异常等)的病理生理机制密切相关,“MAFLD”的概念近年来已被提出并在国际上广泛使用。MAFLD可进一步分为单纯性脂肪变性和代谢相关脂肪性肝炎(metabolic associated steatohepatitis,MASH);后者以肝细胞肿胀、炎症和不同程度纤维化为主要病理特征。MAFLD的核心病理生理机制在于胰岛素抵抗引发的肝脏脂肪代谢功能失调:胰岛素抵抗导致脂肪组织尤其是内脏脂肪组织大量释放脂肪酸,并通过门静脉向肝脏输送(59%),膳食脂肪通过乳糜微粒从肠道向肝脏输送游离脂肪酸(free fatty acid,FFA)(15%),与肝脏内从头合成的脂肪(26%)共同增加了肝脏的脂肪酸负担。同时,肝脏对脂肪的氧化利用及转运减少,导致三酰甘油大量合成并储存在肝脏内,而肝脂肪变性进一步加重胰岛素抵抗,最终形成恶性循环,推动MAFLD疾病进展。
3 运动改善肝脂肪变性的机制
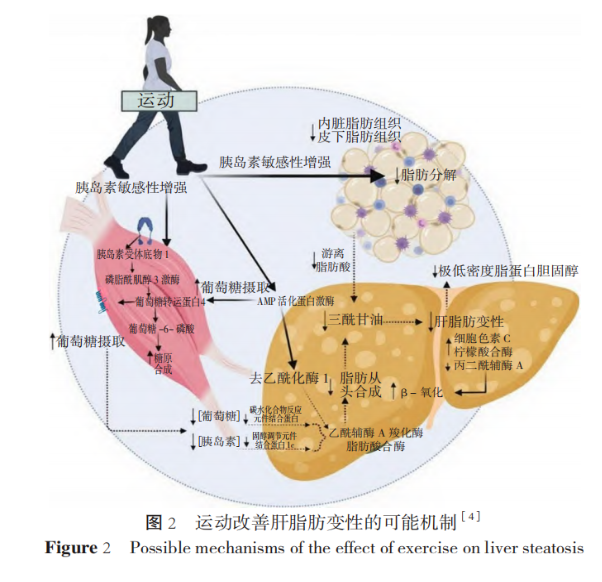
对于多数MAFLD患者,规律的锻炼和饮食调整是主要的治疗手段。这些生活方式的改变旨在减轻肝脂肪变性,帮助管理体质量,控制心血管代谢相关并发症,并预防与生活方式相关的肝外肿瘤。运动在改善肝脂肪变性方面的机制涉及多方面的代谢调节,主要通过改变肌肉、脂肪组织和肝脏内底物代谢来调控FFA在肝脏的代谢状况。具体而言,锻炼可提高外周组织胰岛素敏感性和葡萄糖摄取能力,从而影响肝脏内的固醇调节元件结合蛋白1c(sterol regulatory element binding protein-1c,SREBP-1c)、碳水化合物反应元件结合蛋白(carbohyd rateresponsive element binding protein, ChREBP)等信号通路,以及脂肪生成相关基因如脂肪酸合酶(fatty acid synthase,FAS)和乙酰辅酶A羧化酶(acetyl-coenzyme A carboxylase,ACC)表达,进而减少肝脏内脂肪生成。同时,锻炼还可增强肝脏线粒体酶(如细胞色素C氧化酶、柠檬酸合酶、β-羟基酰基脱氢酶)的活性,增加线粒体数量和氧化能力,促进脂肪酸β-氧化,从而减少神经酰胺和二酰甘油等可能导致胰岛素抵抗的代谢产物的积累。此外,锻炼还可激活肝脏内重要的代谢能量传感器——AMP活化蛋白激酶(AMP activated protein kinase,AMPK),进一步促进脂肪酸氧化和葡萄糖摄取。在肥胖、糖尿病和炎症状态下,锻炼显著提高AMPK活性,提示运动可能调节MAFLD患者体内AMPK/mTORC1信号通路。一项Ⅱa期药理学试验也显示,AMPK的激活能够降低部分MAFLD患者的肝脏脂肪含量。同时,锻炼引起的肝外适应性变化(如内脏脂肪减少)也可降低FFA向肝脏的输送,从而协同发挥减少肝脂肪变性的作用。运动改善肝脂肪变性的可能机制见图2。
4 不同运动类型对MAFLD的影响
运动训练已被广泛认可为MAFLD临床管理的重要组成部分。根据运动时的能量代谢特征,运动训练形式可分为有氧运动、抗阻运动、高强度间歇训练(high intensity interval training,HIIT)和冲刺间歇训练(sprint interval training,SIT)。这些训练形式涉及不同强度、持续时间和恢复间隔下如何调动不同的能量系统(如磷酸原系统、糖酵解系统和有氧氧化系统)以满足能量需求。对于MAFLD患者,其代谢调节能力尤其是肝脏在葡萄糖、脂肪酸及全身能量平衡方面的调节功能显著减弱。此外,运动的不可预测性可增加血糖和血脂水平波动的风险,使MAFLD患者在血糖、血脂及整体代谢稳态的管理上面临更大挑战。ACSM共识提出,临床医生和运动专家应深入理解不同运动模式对能量代谢、心血管负荷、肝脏脂肪及整体代谢的多重影响,并结合患者基线风险、个人偏好及社会文化背景,通过共享决策制定安全、可持续的个性化运动处方,主要以有氧运动为主,辅以抗阻运动或HIIT,并定期对运动方案进行评估和动态调整。
4.1 有氧运动
有氧运动的形式包括快步走、慢跑、骑行、游泳、健身操和划船等。在进行有氧运动时,骨骼肌对血糖和FFA的吸收和利用显著增强,导致血糖和FFA水平降低,从而减少了肝脏合成三酰甘油所需的原料;同时,肌肉源性细胞因子激活肝脏AMPK通路,抑制脂肪生成并促进脂肪酸β-氧化,使肝脏内脂滴含量逐渐减少。如果体力活动以≥10min/次的短时有氧运动进行累积,在总活动量不变的情况下,仍能降低MAFLD发生率。研究显示,每周进行135min的中等至高强度有氧运动,能在4周内显著减少肝脏脂肪含量;经过12周的训练,67%的受试者肝细胞气球样变得到改善,58%的患者肝纤维化程度减轻;仅需3个月的训练即可减轻脂肪变性并逆转早期纤维化;而20周的中等强度有氧运动则能逆转肠道菌群失调,提升α和β多样性,调节肠-肝轴功能。在中等强度或剧烈运动训练后6个月时,肝脂肪变性的减少程度差异无统计学意义。一项纳入18项随机对照研究的Meta分析结果显示,每周总运动量(以min为单位)或每周能量消耗(kcal)与肝脂肪变性的减少程度之间无关联。以上研究提示改善肝脂肪变性的最小有效运动剂量是每周135min的中等强度有氧运动,增加运动强度对肝脂肪变性没有额外益处。此外,关于运动降低MAFLD患者BMI有效性的研究,主要集中于有氧运动干预。基于以上研究,ACSM共识和ESSA共识均建议MAFLD患者每周至少进行150min中等强度有氧运动。然而,我国居民的日常锻炼多集中于餐后散步和广场舞,这两项运动并不属于结构化运动且运动强度不够,远达不到指南规定的中等强度有氧运动。因此,在未来的科普宣传中应重点强调“运动强度”这一概念,在运动处方制定中应加强关于运动强度的指导说明。
4.2 抗阻运动
抗阻运动包括使用哑铃、徒手深蹲和俯卧撑等多种形式。对于合并T2DM或严重肝脂肪变性的MAFLD患者,单独进行抗阻运动在一定程度上能够减少肝脏内的脂肪积聚。然而,如果训练强度不足或代谢功能轻度失调,效果则会受限。当抗阻运动与有氧运动的训练量相当时,由于抗阻运动的能量消耗较低,因此更适合无法耐受有氧运动的患者。研究表明,3d/周、45~60min/次的有氧运动联合抗阻运动,训练12周后肝脂肪变性减少约2%,而训练16周则减少约10%。因此,ACSM共识特别指出,抗阻运动应与有氧运动结合使用,且不能完全替代有氧运动。这种训练方式尤其适合那些无法进行长时间进行有氧运动的患者,可在有氧运动后安排简单的抗阻训练,如俯卧撑和弹力带划船等;但必须在监督下逐步进行,以避免关节损伤和憋气(影响血液回流,增加心脏负荷),并注意在运动前后适量进食,以防止血糖波动和运动耐力下降。由于抗阻运动需要使用到器械配合锻炼,而我国的社会体育资源配置并不能满足民众的日常体育锻炼需要,导致抗阻运动是我国居民严重缺乏的一种运动,且大部分民众并不了解抗阻运动所带来的益处。近些年包括WHO、美国心脏病协会等国际权威学术团体的指南已多次强调了抗阻运动对全生命周期的重要性。
4.3 HIIT
HIIT以高强度活动与低强度恢复交替进行为特点。典型的HIIT方案包括完成1~10组、每组持续1~4min的高强度运动[强度达到或超过85%最大摄氧量(VO2max)],组间休息时间为30s~3min。一项Meta分析表明,HIIT能够使MAFLD患者的肝脏脂肪含量平均减少2.85%(95%CI=0.84%~4.86%)。ESSA共识指出,HIIT与中等强度有氧运动在减少肝脏脂肪方面的效果大致相当。然而目前的研究证据仍然有限,因此HIIT可作为时间有限、耐受性较好患者的替代选择。我国年轻上班族较多,HIIT对于时间紧张的年轻人而言确实是一种高效的运动选择。单次训练通常仅需15~30min,适合午休、通勤前后或碎片时间进行;多数动作可徒手完成(如开合跳、高抬腿),适合在家、办公室或户外进行。
4.4 SIT和其他训练方法
SIT以8~30s的全力输出(>100%VO2max)为特征。研究表明,经过2周的SIT干预,糖耐量受损的MAFLD患者肝脏脂肪含量减少约3%,其效果与中等强度持续训练相当。基于此,ESSA共识建议将这种训练方式作为时间有限的MAFLD患者高效的替代方案。此外,一些新兴方法如全身振动(包括加速训练)、混合训练(包括在主动肌收缩期间对拮抗肌进行电刺激)和普拉提等对肝脂肪变性有益或无益的证据质量极低。
5 运动对MAFLD患者的益处
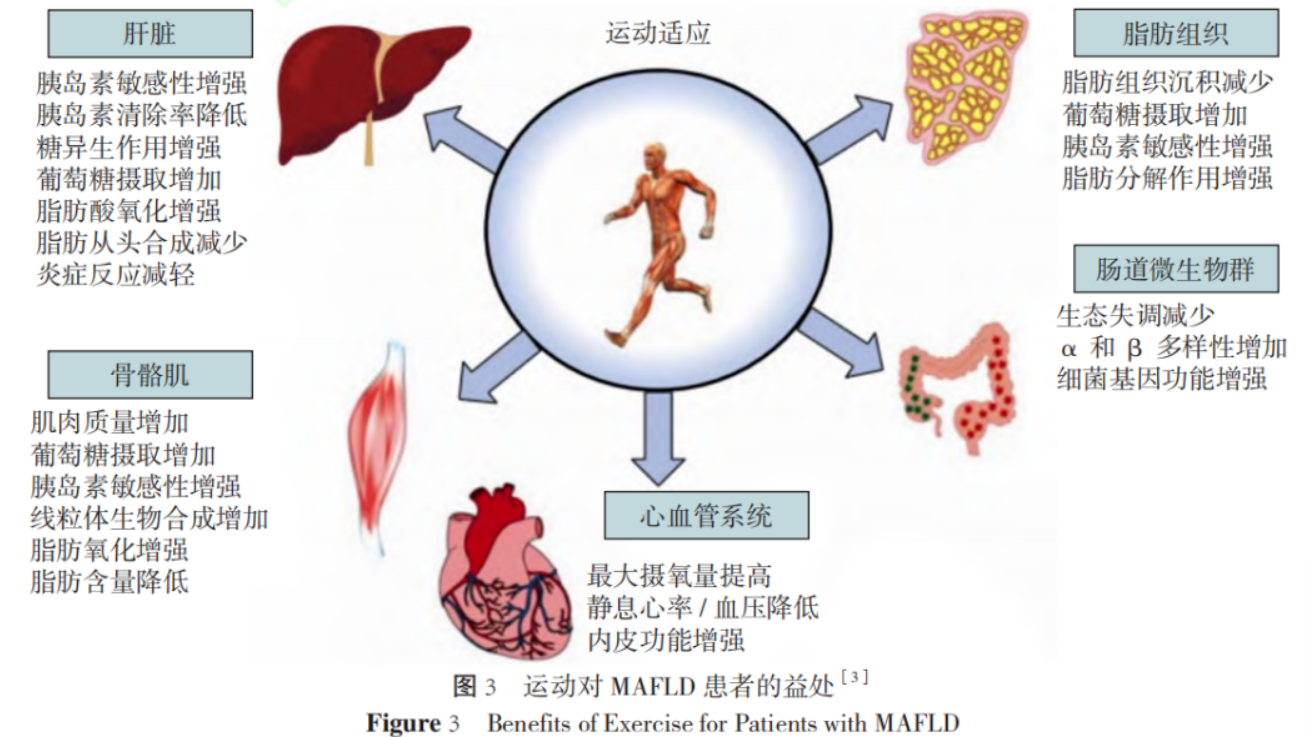
ACSM共识和ESSA共识已纳入多项高质量临床研究,证实了运动对MAFLD患者的积极影响。不同的运动类型因其强度和能量代谢途径的差异,在降低BMI、减小腰围、减少肝脏脂肪含量、改善肝功能和血脂、提高胰岛素敏感性等方面各有优势。定期锻炼作为MAFLD的首选基础治疗方法,其主要价值在于能够通过优化能量消耗与代谢质量实现精准干预,而无需依赖药物。运动不仅能直接消耗热量并减少肝脏脂肪含量,还通过改善胰岛素抵抗、调节脂质代谢和抑制肝脏炎症,延缓甚至逆转MAFLD病情进展。运动可促进骨骼肌和脂肪组织释放肌肉因子和脂肪因子,与肝脏形成良性反馈,并带来心血管健康的益处。此外,运动还能够调节肠道菌群失衡,增强肠道屏障,改善肠-肝轴功能障碍。长期坚持运动还可显著提升心肺功能、逆转内皮功能障碍,并改善与健康相关的生活质量。运动还可降低生活方式相关的肝外肿瘤风险。
以减重为重点的生活方式干预是MAFLD患者管理的基石,但运动带来的多重益处并不依赖于体质量的减轻。因此,ACSM共识和ESSA共识均强调,在与患者沟通时,应特别指出运动的非减重相关益处及其在体质量维持方面的重要性;如果患者的主要目标是减重,建议同时转介营养师进行饮食干预,以增强整体效果。此外,指南特别强调,持续的锻炼对于维持MAFLD患者的心肺及心血管健康至关重要。运动对MAFLD患者的益处见图3。
6 影响运动干预治疗实施的因素
MAFLD患者运动干预治疗的实施受多重因素的影响,包括信息差、生理心理因素、外部环境及疾病本身的限制。首先,多数患者不了解运动治疗的益处,缺乏个性化的长期指导,导致动力不足与行动路径的缺失。其次,运动疲劳、对运动损伤的恐惧、对跌倒的担忧及合并症的顾虑抑制了运动的启动与持续。此外,时间缺乏、经济条件不足、运动场地较少、亲友支持的缺失以及工作、家庭压力引发的焦虑抑郁情绪,使患者形成了“情绪低落-少运动-病情加重”的恶性循环。MAFLD早期无明显症状也进一步削弱了患者运动的积极性。ESSA共识倡导通过运动专家教育与定制化方案来破解这些障碍,辅以网络计划、远程医疗监督或非监督线下训练,以提升运动干预的可及性与依从性。结合我国具体情况,对于纳入运动计划管理的有条件的MAFLD患者,可依托远程医疗软件和患者管理平台进行跟踪随访,利用微信、QQ等软件建立运动打卡群,定期上传运动手环监测数据监督运动计划的实施,定期发布群组任务、社区活动等激励运动计划的持续执行。
7 运动处方制定和运动计划执行
制定运动处方和执行运动计划的核心在于个性化、循序渐进、多学科合作与行为干预并行,以确保运动的安全性、有效性和可持续性。ACSM共识和ESSA共识均倡导由临床医师、运动专家、营养师等组成的多学科团队合作:由于大多数NAFLD患者不经常运动,且合并代谢性疾病或心血管疾病病史,因此在开始运动计划前需要临床医师的专业医疗指导。按照ACSM共识提出的原则,首先应评估患者对MAFLD病情的了解以及与自身行为方式之间关系的理解;此外,还需评估患者的治疗目标,当前和既往身体活动水平,心肺健康、运动功能和运动耐量,心血管代谢危险因素、合并症、既往病史和当前用药,以及参与运动的障碍和促进因素。然后根据以上因素并结合患者社会文化和经济条件量身定制运动方案,必要时转介营养师、心理咨询师进一步指导。
ACSM共识和ESSA共识倡导的多学科团队模式,是我国实现MAFLD管理的发展方向。然而,当前我国医疗资源分布不均,基层医院常面临专科人员不足的挑战。因此,在临床实践中建议:由肝病科或内分泌科医师作为核心评估与处方制定者,通过医院联盟、医联体平台或数字医疗工具,联动康复科、营养科、心理科资源,实现远程会诊与指导;依托专科学会及学术团体,加强对全科医师和基层医务人员在运动风险评估、基础运动处方制定及行为干预技巧方面的培训,使其成为患者首诊和长期随访中的重要执行者;鼓励医院与社区卫生服务中心、健身机构合作,建立经过专业培训的“运动健康指导师”队伍,在医师监督下指导患者进行社区或居家锻炼。我国MAFLD患者常对MAFLD及运动治疗的概念缺乏、认知不足,且合并代谢综合征比例高,当临床医师评估患者的病情认知与行为关系时,可用通俗语言向患者解释“MAFLD是生活方式病,运动与药物同等重要”,并结合其日常生活(如饮食偏好、工作性质、通勤方式)进行行为分析。我国MAFLD患者常合并肥胖或正常体质量代谢性肥胖,即使无心肺疾病史,也建议在开始中、高强度运动前,常规进行心电图、血压、血糖、血脂检测,必要时行运动负荷试验,尤其对中老年人、有吸烟史或早发心血管病家族史者。运动障碍评估:应特别询问患者的时间安排、家庭支持、运动场所可及性(如社区是否有健身设施)、经济负担及文化心理因素(如“运动疲劳伤身”等误区)。
根据ACSM共识和ESSA共识,为MAFLD患者开具运动处方时,应遵循FITT原则并兼顾安全性与依从性。运动处方应包括频率(Frequency)、强度(Intensity)、时间(Time)和类型(Type),具体建议如下:频率为每周3~7d;运动时长初始应达到≥135min/周的中等强度有氧运动,并逐步增加至150~240min;运动强度以中等强度为主。HIIT在减脂和提升心肺功能方面可与中等强度持续训练达到等效效果,但需进行医学筛查、逐步增加运动负荷并全程监测,代谢异常或中重度患者应谨慎使用。抗阻运动虽对直接减少肝脏脂肪的证据有限,但可保护肌肉并带来额外的代谢益处,因此宜作为有氧运动的补充。运动形式可灵活选择有氧运动、抗阻运动、HIIT等,全程应有专业指导,避免起始强度过高。运动计划执行期间应减少久坐时间,使用计步器或腰围进行自我监测,并辅以认知行为疗法来设定目标和评估进度。运动干预过程中动态监测体质量、体成分、血糖、血脂及心血管风险,并同步实施戒烟、限酒和改善睡眠的生活方式干预。
共识建议的每周≥135min中等强度运动是理想目标。对久坐或体弱者,应从“少量多次”开始(如10 min/次,2次/d),利用工作间隙、晨练或晚饭后快走,强调“每天动一点”比“周末集中练”更安全有效。中等强度可用心率进行评估。鉴于我国患者普遍缺乏运动监测设备,应教会患者使用自觉疲劳程度量表(rating of perceived exertion,RPE)等主观工具,自觉“轻松”到“有点困难”(11~13分)(如运动时能说话但不能唱歌)时即达到了中等强度。对于运动类型,有氧运动推荐快走、慢跑、太极拳、广场舞、骑车等易在我国民众中开展的项目。广场舞、健步走等群体活动不仅能提升心肺功能,还可增强社交支持,提高依从性;抗阻运动可利用弹力带、矿泉水瓶、自重训练(如靠墙静蹲、俯卧撑)在家完成,适合工作繁忙、无法常去健身场馆的患者。针对我国办公久坐、长时间使用电子设备的普遍现象,应具体建议培养患者“每坐1h起身活动5 min”“站立接打电话”“步行通勤一段路”等良好习惯。对于日常自我监测,建议患者使用微信运动、低成本计步器或智能手环监测每日步数(初期目标可设为6000步/d,逐步增至10000步/d)和腰围(测量1次/月);动员家属参与监督与共同锻炼,尤其在我国家庭文化背景下,家属的支持常是患者坚持的关键动力;还可建立医患微信群,定期推送科普知识、运动打卡、线上问答,形成群体激励。此外,我国MAFLD患者存在高碳水、高脂饮食结构,必须强调饮食调整与运动治疗同步,并整合戒烟限酒、规律睡眠的综合生活方式干预。
ACSM共识特别指出,由于医生在医学教育期间未接受过常规的运动处方培训,大多数医生也没有能力监督患者的生活方式行为改变,因此建议MAFLD治疗团队应纳入运动专家进行指导。近些年,我国卫生健康委员会与体育总局等部门多次联合发布倡导促进体医融合的相关文件,且目前多地政府(如浙江、四川)已着手创办集医疗、康复、科研、教学于一体的体育医院。在学术团体建设方面,以中华预防医学会和中国体育科学学会为代表的全国性学会组织,每年均开展多次运动处方师培训班,以深入推进体医融合,实现健康促进。与欧美国家相比,我国拥有体育专业院校办学的独特优势,若能加强医院临床科室与体育院校的合作,优势互补,将来自体育院校的运动专家纳入多学科团队,对患者进行专业的运动管理指导,提供个性化支持,以实现患者长期行为改变,达到二级预防的目的。
8 MAFLD 患者运动的特殊注意事项
ESSA共识强调,MAFLD运动干预应遵循安全优先、个体化、多学科支持的原则。对于脂肪性肝炎及肝纤维化伴心功能、自主神经受损的患者,建议从低强度、短时间运动开始,循序渐进,优先选择游泳、普拉提等低冲击运动形式。对于T2DM、高血压、慢性肾脏病等常见合并症,应先遵循相应疾病诊治指南,必要时推迟或拆分MAFLD专项运动目标,并加强血糖、血压监测。胰高血糖素样肽1受体激动剂、降压药等与运动联合使用时易诱发低血糖、低血压,需进行密切监测并及时调整用药。代偿期肝硬化患者可进行有氧运动联合抗阻运动,失代偿期肝硬化患者仅建议低强度步行,且需先评估静脉曲张出血的风险。由于肝硬化患者存在高代谢状态和营养摄入不足,运动前需进行营养评估,动态补充蛋白质与热量,预防肌肉消耗。我国幅员辽阔,地域和环境差异较大,建议在高原低氧环境下降低运动强度并延长适应期;湿热地区需重点预防脱水和电解质紊乱;严寒区域则以室内抗阻运动与柔韧性训练为主。运动方案应依托社区步道、公园、广场等场地资源,结合可穿戴设备及远程心电监测技术,实现跨区域动态评估与实时优化,确保运动处方因地制宜、精准可行且可持续。
9 结语
运动是MAFLD管理的基石,也是逆转肝脂肪变性、降低心血管风险的核心手段。已有足够的证据支持,定期体育锻炼可降低MAFLD的患病风险,并可带来除减重外的额外益处;其核心价值更在于通过激活AMPK通路、调节脂质代谢信号分子、增强线粒体氧化功能等多重机制,独立发挥改善胰岛素抵抗、调节肠-肝轴功能、降低肝外肿瘤风险、甚至逆转早期肝纤维化的作用;而身体活动不足与疾病进展和肝外肿瘤的风险增加有关。ACSM共识和ESSA共识针对MAFLD患者,系统梳理了不同运动类型、剂量及实施策略下的肝脏与心脏获益证据,明确提出了有氧优先、抗阻补充、HIIT谨慎的处方原则,并强调了营养补充及行为改变技术的重要性。目前鼓励和支持所有MAFLD患者在年龄、能力和环境允许的范围内进行身体活动,建议至少进行150min/周的中等强度运动或75min/周的高强度运动;其中,每周≥135min中等强度有氧运动是产生显著疗效的基础剂量,联合抗阻运动可进一步优化代谢获益;HIIT虽能达到等效减脂效果,但需严格把控适用人群,仅作为时间有限或耐受良好患者的替代选择,并须全程医学监测。首选有氧运动联合抗阻运动,可耐受的患者可进行HIIT。
我国MAFLD人群庞大,但尚缺乏本土化运动指南,临床医师也缺乏制定运动处方的实操经验。该共识为制订科学、有效、可持续的MAFLD运动干预提供了专业意见,但鉴于各地教育及医疗资源分布不均,推进体医融合、加强临床科室与体育院校协作、培养专业运动处方人才是完善MAFLD运动治疗体系的关键路径。需在基层实践中结合地域气候、社区设施与文化偏好,依托远程监测、社群激励等数字健康工具破解信息差与环境限制,持续探索符合国情的管理模式;同时,由于患者饮食、运动习惯差异显著,临床应据此动态调整个体化处方,以提升依从性、生活质量和远期预后。该领域仍存在多个研究空白,包括运动益处的分子机制、运动反应的预测因子,以及精确的运动剂量、高危风险人群进行身体活动的最佳策略。临床应重视运动处方的规范化应用,患者需建立长期运动意识,通过科学适配的运动方案实现健康获益。在我国临床实践中,MAFLD的运动处方应立足患者实际生活场景,强调个体化起点、渐进式目标、实用化项目及家庭-社区支持网络的构建。通过“医疗主导、多方协作、技术辅助、行为融入”的模式,推动运动治疗从纸质处方转化为患者的日常行动,最终实现MAFLD的有效管理与长期健康收益。
参考文献:略
作者:许坤 程经纬 王聪帅 王银浩 胡俊鹏 李弯月 柳杨青 席艳
单位: 河南大学体育学院
河南省中医院
河南中医药大学第二附属医院
河南省人民医院
郑州大学人民医院
河南省人民医院
郑州大学人民医院
河南大学基础医学院
来源:中国全科医学
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。