2024年全球肥胖地图预估2025年全球46%的成年人会存在超重/肥胖。肥胖是引发胰岛素抵抗、高脂血症、2型糖尿病、高血压、高尿酸血症等动脉粥样硬化性心血管疾病(ASCVD)的风险因素,促进了ASCVD的发生、发展。仅2019年我国就有76万多成年人死于超重/肥胖引发的非传染性疾病,其中46万人因卒中和冠心病而死亡。减重5%~15%有利于改善ASCVD的危险因素。生活方式干预通过限制能量摄入、适当运动及减少久坐进行减重。限能量平衡饮食(CRD)是肥胖多学科门诊常用的饮食方案,其宏量营养素供能比适用于各类人群,利于减重、减脂,改善胰岛素抵抗。有氧结合抗阻的运动方案有助于缓解肥胖、改善血压、血脂和胰岛素抵抗。除了饮食运动等生活方式干预,肥胖多学科门诊常联合二甲双胍及胰高糖素样肽-1(GLP-1)受体激动剂辅助减重。肥胖多学科门诊的体质量管理模式,利于改善患者ASCVD风险因素,但其对ASCVD风险等级的影响尚不明确。本研究回顾性分析了在南京鼓楼医院内分泌肥胖多学科门诊减重管理3个月肥胖患者的资料,明确短期内科门诊减重治疗在改善ASCVD危险因素及降低风险等级中的作用及优缺点。
1 对象与方法
1.1 研究对象
回顾性选取2019年7月—2024年5月在南京鼓楼医院内分泌科肥胖多学科就诊并完成3个月随访的172例肥胖患者为研究对象。
1.1.1 纳入标准:
(1) 年龄≥18岁;
(2) BMI≥28.0kg/m2;
(3) 接受人体成分分析仪(Inbody720,韩国Biospace)检查。
1.1.2 排除标准:
(1) 存在肢体活动障碍者;
(2) 合并精神性疾病;
(3) 合并恶性肿瘤、感染性疾病;
1.2 研究方法
1.2.1 一般资料及临床指标。
收集治疗前及治疗3个月后患者性别、不同ASCVD风险等级人数、用药史、合并疾病、年龄、身高、体质量、总体质量减少量(TWL)、BMI、腰围、腰高比、心率、收缩压、舒张压;生化指标:空腹血糖(FBG)、餐后2h血糖(2hFBG)、空腹胰岛(FINS)、餐后2h胰岛素(2hFINS)、胰岛素抵抗指数(HOMA-IR=空腹血糖水平×空腹胰岛素水平/22.5)、三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、尿酸(UA)、丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST);通过人体成分分析仪测定体脂肪、体脂百分比、内脏脂肪面积、四肢骨骼肌质量、总肌肉量。
计算患者治疗前后脂肪质量指数(FMI)及四肢骨骼肌指数(ASMI),FMI=脂肪重量(kg)/身高(m)2,ASMI=四肢骨骼肌质量(kg)/身高(m)2。
1.2.2 内科门诊管理治疗方法。
饮食管理方法采用CRD:CRD是一类在限制能量摄入的同时保证其宏量营养素的供能比例符合平衡膳食要求的饮食模式,适用于各类人群。其中,限制能量摄入是指能量为1000~1200kcal/d;宏量营养素的供能比例为脂肪(20%~30%)、碳水化合物(40%~55%)、蛋白质(1.2~1.5 g/kg或15%~20%)。
运动建议:每周3~5次中等量有氧运动(累计时长90~150min)+2~3次轻~中度抗阻运动(俯卧撑、弹力带等),并建议患者减少久坐。
药物治疗:根据医生指导及患者意愿加用利拉鲁肽或二甲双胍。
有效减重:肥胖患者一段时间减少5%~10%的体质量,能够有效改善ASCVD风险的危险因素,≥5%的减重效果称为有效减重。
1.2.3 ASCVD风险等级评估。
内科门诊管理治疗前及治疗3个月后参照《中国血脂管理指南(基层版2024年)》发布的中国成年人ASCVD总体风险评估流程图对患者进行ASCVD风险评估。该指南发布的ASCVD总体风险评估流程图包括患者HDL-C、LDL-C、TC水平以及年龄、性别、高血压史、糖尿病史和吸烟史,详见图1。

1.2.4 疾病诊断标准。
2型糖尿病:具有典型糖尿病症状且随机血糖≥11.1mmol/L或空腹血糖≥7.0mmol/L或2hOGTT血糖≥11.1mmol/L或糖化血红蛋白≥6.5%,如无典型糖尿病症状,则需要2次以上上述指标异常,降糖药物治疗中的2型糖尿病患者,并除外1型糖尿病。
高血压:未使用降压药物的情况下,非同日3次测量诊室血压,收缩压(SBP)≥140mmHg(1 mmHg=0.133kPa)和/或舒张压(DBP)≥90mmHg,或降压药治疗中。
代谢相关脂肪性肝病:B超检查提示脂肪肝,且合并1项代谢心血管疾病危险因素。
高脂血症:定义为至少存在1项血脂指标异常,包括TC≥6.22mmol/L、LDL-C≥4.14mmol/L、HDL-C<1.04mmol/L、TG≥2.26mmol/L,或正在使用降脂药物。
高尿酸血症:2次血清尿酸水平≥420μmol/L,或正在使用降尿酸药物可诊断为高尿酸血症 。
1.2.5 研究对象分组。
根据所有患者治疗前ASCVD风险等级评估分为低危组(n=114)和中高危组(n=58);为了明确影响中高危风险等级患者ASCVD风险下降的因素,根据中高危患者治疗3个月后ASCVD风险下降情况分为中高危降低亚组(n=36)和中高危不变亚组(n=22);为进一步排除药物使用情况对ASCVD风险的影响,将所有患者基于用药情况分为利拉鲁肽组(n=51)、二甲双胍组(n=61)和未用药组(n=60);同时为了识别和控制潜在的混杂变量,以减少偏倚对结果的影响,将所有患者根据BMI、性别、年龄分为28.0 kg/m2
1.3 统计学方法
采用SPSS26.0软件进行统计分析,符合正态分布的计量资料采用(x̅±s)表示,组间比较采用独立样本t检验,治疗前后比较采用配对 t检验;不符合正态分布的计量资料采用 M(P25,P75)表示,组间比较采用非参数检验,治疗前后比较采用配对秩和检验。计数资料以例(%)表示,组间比较采用χ2 检验;采用多因素Logistic回归分析探究肥胖患者ASCVD风险的影响因素。多组间数据比较采用方差分析,不同组间基线数值不一致时采用协方差分析,排除基线差异带来的误差。以P<0.05为差异有统计学意义。
2 结果
2.1 研究对象治疗前与治疗 3个月临床指标变化
172例患者中男73例、女99例,平均年龄32(28,38)岁,平均体质量89.8(82.0,101.2)kg,平均BMI31.6(30.0,33.9)kg/m2,26.2%的患者合并2型糖尿病、37.8%的患者合并高血压、58.7%的患者合并脂肪肝、81.4%的患者合并高脂血症、45.3%的患者合并高尿酸血症,3个月随访期间,部分患者应用二甲双胍、利拉鲁肽及降压降脂药物。3个月后患者TWL为8.8%(5.6%,13.6%),BMI下降28.8(27.0,30.7)kg/m2,腰围、腰高比,体脂肪、体脂百分比、FMI、ASMI、总肌肉量、VFA、SBP、DBP及糖脂代谢指标(FPG、2hFPG、FINS、2hFINS、HOMA-IR、TG、TC、LDL-C、UA、ALT及AST)均较治疗前下降,差异有统计学意义(P<0.05),见表1。
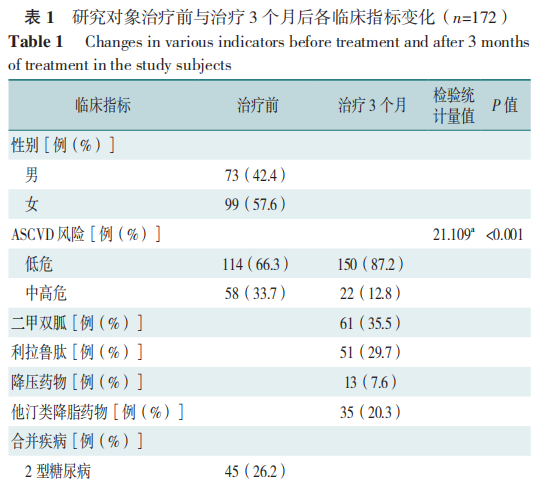
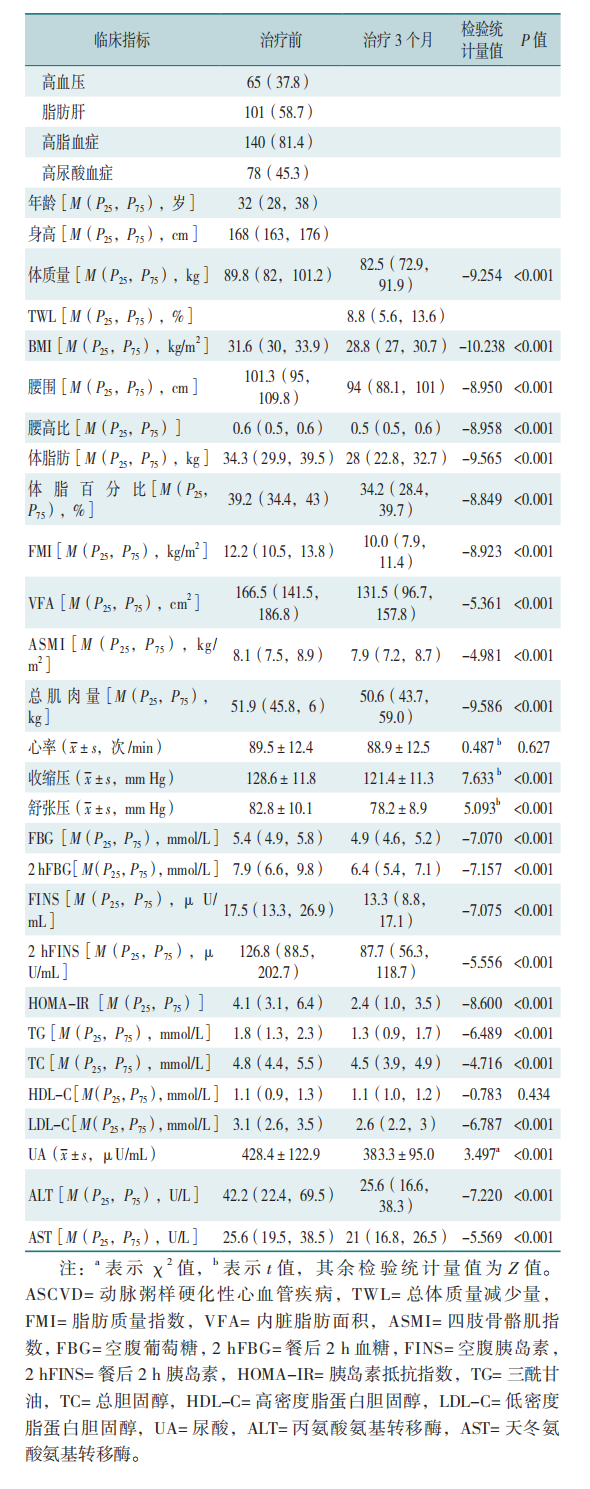
2.2 治疗前中高危与低危 ASCVD风险患者临床指标比较
研究对象中治疗前114例患者为ASCVD低风险组,58例患者为ASCVD中高危风险组。低危组性别、年龄、身高、体质量、BMI、腰围、腰高比、体脂肪、体脂百分比、FMI、VFA、ASMI、总肌肉量、心率、SBP、DBP、FINS及UA与中高危组比较,差异无统计学意义(P>0.05);与中高危组相比,低危组治疗前FBG、2hFBG、2hFINS、HOMA-IR、TG、TC、LDL、ALT及AST降低,HDL-C升高,差异有统计学意义(P<0.05),见表2。

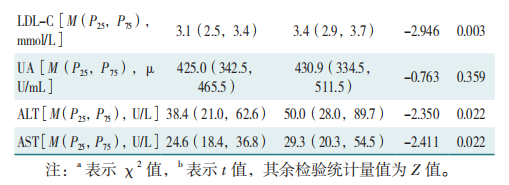
2.3 治疗前中高危 ASCVD风险患者治疗3个月后降低为低危及未降低者各指标变化
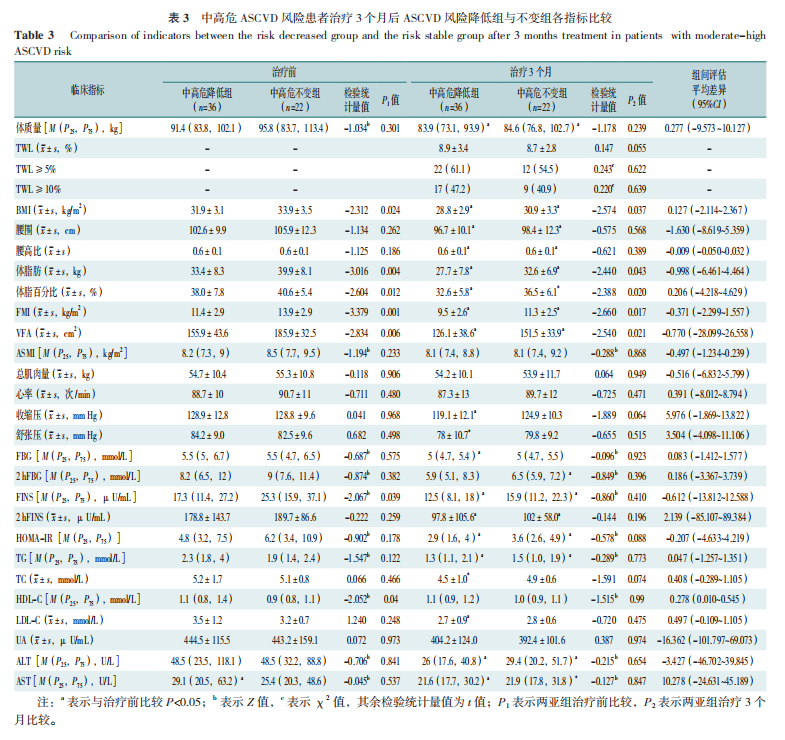
58例治疗前中高危ASCVD风险患者,治疗3个月后36例降为低风险(中高危降低亚组),22例患者仍为中高危(中高危不变亚组)。
治疗前中高危降低亚组BMI、体脂肪、体脂百分比、FMI及VFA及FINS低于不变组,HDL-C高于不变亚组,差异有统计学意义(P<0.05),两亚组其他指标比较,差异无统计学意义(p>0.05)。
治疗3个月后两亚组体质量、BMI、腰围、腰高比、体脂肪、体脂百分比、FMI、VFA、FINS、2hFNS、HOMA-IR、TG、ALT及AST均较治疗前下降,差异有统计学意义(P<0.05),中高危降低组收缩压、舒张压 、FBG、TC及LDL-C下降,中高危不变组2hFBG下降;中高危降低组BMI、体脂肪、体脂百分比、FMI及VFA较降低组下降更多(P<0.05),见表3。
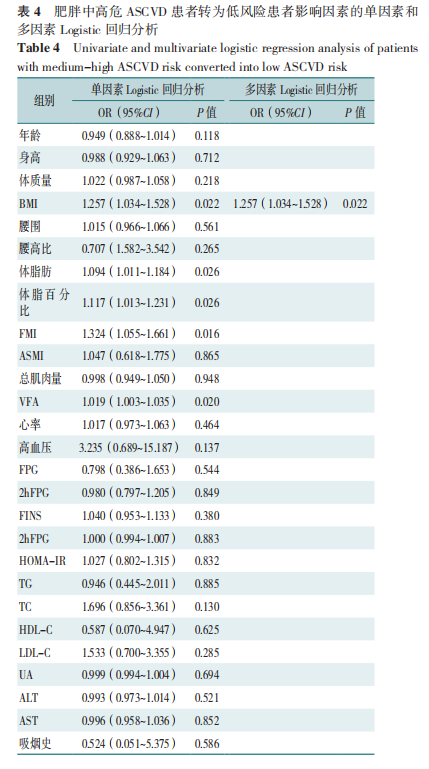
2.4 中高危ASCVD风险肥胖患者转为低风险患者影响因素的Logistic回归分析
以肥胖中高危ASCVD患者ASCVD风险是否转为低风险为因变量(赋值:0=否,1=是),以各临床指标(性别赋值:女=0,男=1;高血压赋值:0=否,1=是;吸烟史赋值:0=否,1=是,连续变量赋值均为实测值)为自变量进行单因素Logistic回归分析,结果显示BMI、体脂肪、体脂百分比、FMI、VFA是肥胖中高风险ASCVD患者风险降低的影响因素(P<0.05),将以上指标纳入多因素Logistic回归分析(赋值同上),向后逐步法排除无关变量,结果显示,BMI是影响肥胖中高危ASCVD患者ASCVD风险下降的独立危险因素(P<0.05),BMI每下降1个单位,ASCVD风险降低25.7%。
2.5 利拉鲁肽、二甲双胍与未用药患者3月后ASCVD风险及减重指标比较
为了进一步排除药物使用对ASCVD风险的影响,将所有患者基于用药情况进行分组,172例患者中51例应用利拉鲁肽(利拉鲁肽组)、61例应用二甲双胍(二甲双胍组)、60例未用药(未用药组)。治疗3个月后利拉鲁肽组、二甲双胍组及未用药组ASCVD中高危患者占比均下降(均 P<0.05),三组体质量、BMI、腰围、腰高比、体脂肪、体脂百分比、FMI、VFA及ASMI较治疗前下降,差异有统计学意义(P<0.05)),利拉鲁肽组、二甲双胍组及未用药组ascvd风险等级及减重指标比较,差异无统计学意义(p>0.05),见表5。
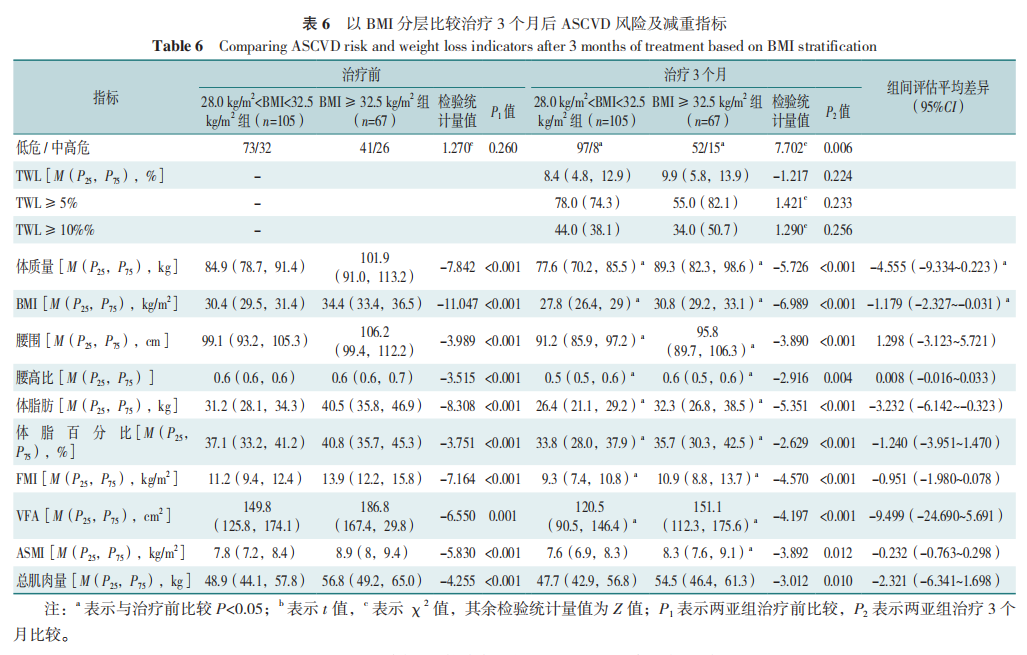
2.6 以BMI、性别、年龄分层比较治疗3个月后ASCVD风险及减重指标
28.0kg/m2 ≤BMI<32.5kg/m2组治疗前体质量、BMI、腰围、腰高比、体脂肪、体脂百分比、FMI、VFA、ASMI及总肌肉量低于BMI≥32.5kg/m2组,差异有统计学意义(P<0.05),两组间ascvd风险等级比较,差异无统计学意义(p>0.05)。治疗3个月后两组ASCVD中高风险患者占比、体质量、BMI、腰围、腰高比、体脂肪、体脂百分比、FMI及VFA均下降,差异有统计学意义(P<0.05),BMI≥32.5kg/m2 组与28.0kg/m2 ≤BMI<32.5kg/m2 组相比,ASMI下降,差异有统计学意义(P<0.05),28≤kg/m2BMI<32.5kg/m2组ASCVD中高风险患者占比、体质量、BMI、腰围、腰高比、体脂肪、体脂百分比、FMI、VFA、ASMI及总肌肉量的下降超过BMI≥32.5kg/m2组,差异有统计学意义(P<0.05)。
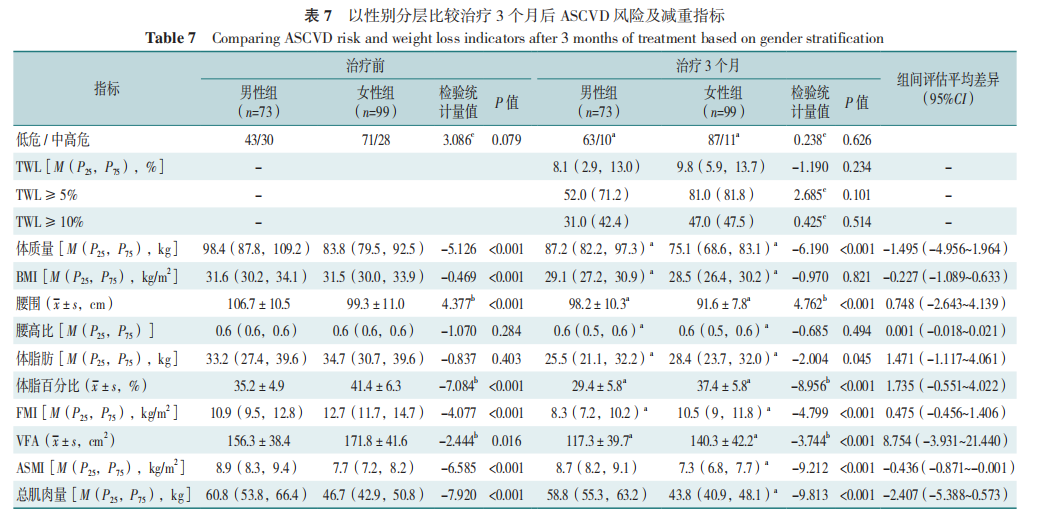
女性组治疗前体质量、BMI、腰围、ASMI、总肌肉量低于男性组,女性组体脂百分比、FMI及VFA高于男性组(P<0.05),两组ascvd风险等级、腰高比和体脂肪比较,差异无统计学意义(p>0.05)。治疗3个月后两组ASCVD中高风险患者占比、体质量、BMI、腰围、腰高比、体脂肪、体脂百分比、FMI及VFA均下降,女性组ASMI及总肌肉量下降(P<0.05)。治疗3个月后ASCVD风险等级变化无差别,女性组体质量、腰围、ASMI及总肌肉量的下降超过男性组,男性组体脂百分比、FMI及VFA下降高于女性组(P<0.05)。
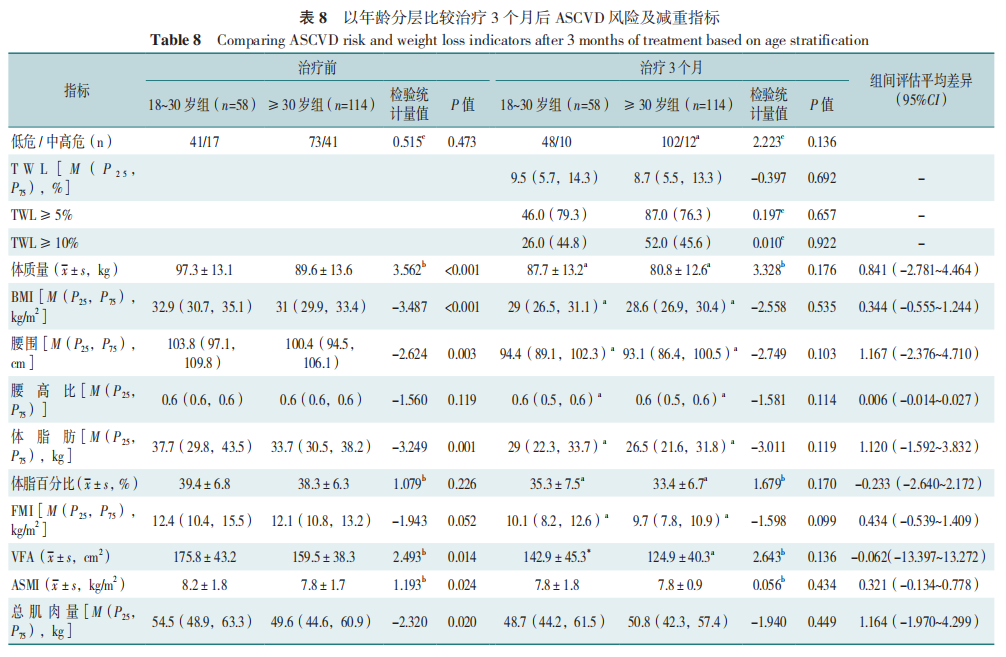
18~30岁组治疗前体质量、BMI、腰围、体脂肪、VFA、ASMI及总肌肉量低于≥30岁组(均 P<0.05),两组ascvd风险等级、腰高比、体脂百分比和fmi,差异无统计学意义(p>0.05)。治疗3个月后两组体质量、BMI、腰围、腰高比、体脂肪、体脂百分比、FMI及VFA均下降(P<0.05),≥30岁组ASCVD中高危风险患者占比下降(P<0.05),组间比较显示两组ASCVD风险等级变化无差别,见表6~8。
3 讨论
目前国内肥胖内科门诊减重治疗,以内分泌科和营养科主导,注重调整生活方式和药物减重,上述以减重为目的的治疗对ASCVD危险因素的影响,特别对中高危ASCVD风险患者风险等级的影响尚无定论。本研究发现经过3个月的减重治疗,肥胖患者有效减重(8.8%)、减脂(体脂肪、体脂百分比),血压(收缩压、舒张压)及糖脂代谢(空腹葡萄糖、餐后2h血糖、空腹胰岛素、餐后2h胰岛素、HOMA-IR、三酰甘油、胆固醇、LDL-C、UA、ALT及AST)在内的多项代谢指标均改善(均P<0.05);中高危ASCVD风险患者治疗前BMI及体脂百分比与低危者无差异,但糖脂代谢紊乱及肝功能异常更明显,治疗3个月后降为低风险等级者治疗前BMI、体脂量及异常分布较仍为高危风险者更低,治疗3个月后下降更明显;研究发现BMI是影响中高危ASCVD风险肥胖患者风险等级下降的独立危险因素。ASCVD危险因素评估指标大部分与肥胖密切相关,减重利于改善这些指标,降低ASCVD发病风险。饮食及运动调整是减重治疗的基础,本研究采用的限能量平衡膳食饮食方案基于患者原有饮食喜好,建议1000~1200kcal/d热卡摄入,同时保证各种宏量营养素供能比,适用于各种人群,利于长期坚持,有氧抗阻运动结合的运动方式利于减脂增肌。在饮食运动调整基础上部分患者予GLP-1R受体激动剂利拉鲁肽/二甲双胍减重改善胰岛素抵抗,部分高血压及高脂血症患者给予降压及降脂药物。治疗3个月后,本研究整体人群减重8.8%,达到3~6个月减重5%~15%的目标,患者血压及糖脂代谢ASCVD危险因素同步改善。
本研究中高危ASCVD风险患者治疗前BMI及体脂百分比与低危等级患者无差异,但血糖更高,血脂紊乱更明显,转氨酶水平更高,说明在相同的BMI水平,这些患者因合并更明显的代谢紊乱,处于ASCVD中高危风险等级。中高危ASCVD风险患者经过3月减重治疗,部分转为低风险人群,部分仍为中高风险人群,对比这两类患者发现,两组治疗3个月后体质量下降并无明显差别(8.9%与8.7%),减重≥5%和10%人群占比无差别,治疗前数据提示转为低风险等级者治疗前BMI(31.9kg/m2与33.9kg/m2)、体脂肪、脂肪质量指数及内脏脂肪较仍为高风险者更低,治疗3个月后上述指标下降更明显。多因素Logistic回归分析显示BMI是本研究中高危ASCVD风险肥胖患者转为低风险患者的独立危险因素,BMI每下降1单位,ASCVD患病风险降低25.7%。中国肥胖人群BMI在28.0~32.5kg/m2 者建议内科减重,BMI≥32.5kg/m2 如合并其他肥胖相关疾病内科减重无效,可行代谢手术,本研究ASCVD中高危风险人群治疗后风险等级未下降者治疗前BMI≥32.5kg/m2,治疗3个月后BMI30.9kg/m2,减重不足可能不利于这些患者ASCVD风险等级下降。此外,本研究将所有患者以治疗前BMI水平分为28.0kg/m2 ≤BMI<32.5kg/m2 及BMI≥32.5kg/m2 组,结果提示治疗前BMI水平更低组患者减重更明显,ASCVD风险等级下降更明显,将患者按用药情况、性别、年龄分层比较后的ASCVD风险等级变化及减重情况并无差异,上述结果进一步支持强化BMI≥32.5kg/m2 患者,特别是合并ASCVD中高风险等级者减重的重要性。GLP-1R长效受体激动剂司美格鲁泰2.4mg/w及替尔泊肽15mg/w分别减重16.9%及22.5%,这些减重在10-15%以上且作用更持久的减重药物,治疗后更低的BMI也许能满足这部分患者降低ASCVD风险等级需求,此外这两种药物已被证实减重效应主要源于体脂的下降,同步减少患者内脏脂肪,改善胰岛素抵抗、脂代谢及血压及等 ASCVD危险因素,可能是BMI≥32.5kg/m2的ASCVD中高危风险人群更优选的减重治疗药物。
课题组曾比较中重度肥胖患者代谢术后1年体质量正常、超重和肥胖者ASCVD危险因素缓解情况。发现3组患者2型糖尿病、血脂紊乱改善无差异,但是相比于那些术后1年仍肥胖患者,体质量正常者(18.5kg/m2
ASCVD是危害肥胖患者健康及寿命的重要不良结局,目前内科减重治疗尚未建立以减少该人群ASCVD事件为导向的临床诊疗路径,本研究对此做出了初步有益的探索。但是存在单中心、非大样本数据、随访时间短、非前瞻性研究、缺乏患者饮食及运动定量分析等不足的问题。后续通过多中心合作或大数据平台,收集更大量患者数据,强化混杂因素如:社会经济状况、饮食习惯、药物使用情况等的控制,利于减少偏倚对结果的影响。通过前瞻性随机对照试,设立未接受减重治疗及接受安慰剂治疗的对照组,更准确地评估减重措施对患者ASCVD风险的影响。通过扩大人群后不同BMI、年龄段及性别分层后更深入的分析,探讨减重差异对ASCVD风险的影响,利于为该人群个体化治疗方案的制定提供依据。
总之,本回顾性真实世界研究提示,目前内科门诊多学科短期减重管理可有效减轻肥胖患者体质量,减脂(体脂肪、体脂百分比)的同时,改善血压(收缩压、舒张压)及糖脂代谢(空腹葡萄糖、餐后两小时血糖、空腹胰岛素、餐后2h胰岛素、HOMA-IR、三酰甘油、胆固醇、低密度脂蛋白胆固醇、尿酸、丙氨酸氨基转移酶及天冬氨酸氨基转移酶)及肝功能,但是对于BMI≥32.5kg/m2 伴中高危ASCVD风险者,这种治疗尚不能有效降低ASCVD风险等级,后续上市的更强效的减重药物及必要时的代谢手术可能是一种治疗选择,及时联用降脂药物利于降低这些患者的ASCVD风险。
参考文献:略
作者:向心月 张冰青 欧阳煜钦 汤文娟 冯文焕
单位:南京中医药大学鼓楼临床医学院
南京大学医学院附属鼓楼医院
来源:中国全科医学
声明:
1.本网站所有内容,凡是注明 “来源:心脏康复网”的文字、图片和音视频资料,授权转载时须请注明“来源:心脏康复网”。
2.本网所有转载文章系出于学术分享的目的,版权归原作者所有。如有侵权,请及时联系我们更改或删除。